Contents
はじめに
低カルシウム血症は、救急外来や病棟で遭遇することの多い電解質異常の一つである。特に重度の場合、テタニーや心電図異常を引き起こし、迅速な対応が求められる。本記事では、総合診療医の視点から低Ca血症の診断と治療の流れを解説し、実践的なマネジメントのポイントを示す。
なお当ブログの内容は、一般的な医療情報の提供を目的としており、個別の診断・治療を目的としたものではありません。症状や治療についての最終的な判断は、必ず専門の医師とご相談ください。
低カルシウム血症のマネジメントで参考にしたい資料↓↓↓
http://hospi.sakura.ne.jp/wp/wp-content/themes/generalist/img/medical/jhn-cq-nagasaki-221213-1.pdf
低カリウムに関する記事はここから↓↓↓
症例:慢性腎臓病患者の低カルシウム血症
75歳男性。高血圧と慢性腎臓病(CKDステージ4)の既往がある。朝食後に筋けいれんと手足のしびれを自覚し、救急外来を受診した。
診察時の血圧は110/70 mmHg、脈拍は64 bpmであった。心電図ではQT延長がみられ、血液検査でCa⁺⁺ 1.0 mmol/Lと判明し、低カルシウム血症の診断となった。
評価と初期対応
低カルシウム血症の診断においては、病歴の確認が重要であるが、初期治療を迅速に行う必要がある。特に以下の要因を確認する。
- 食事内容:カルシウム摂取不足の有無
- 薬剤歴:カルシウム低下を引き起こす薬剤(ループ利尿薬、ビスホスホネート、PPIなど)の使用歴
- 腎機能:腎不全によるビタミンD活性化障害の有無
- ホルモン異常:副甲状腺機能低下症の可能性
- 入院中の患者:輸血歴(クエン酸による低Ca血症)、点滴内容(リン酸製剤の使用)
低カルシウム血症の治療戦略
低Ca血症は、迅速な対応が求められる病態であり、特に心電図変化を伴う場合には緊急介入が必要である。今回の症例では、以下の流れで治療を進めた。
① 不整脈予防:カルシウム投与
Ca⁺⁺が1.0 mmol/Lを下回り、QT延長も認められたため、まずはグルコン酸カルシウム(10% 10 mL)を5分かけて静注した。これは、低カルシウムによる神経筋興奮性亢進を抑え、不整脈のリスクを軽減するためである。
② 原因の評価と補正
低Ca血症の原因として、以下の点を評価した。
- PTHの測定:副甲状腺機能低下症の有無
- ビタミンD測定:吸収不良や腎不全による活性化障害の可能性
- Mg・PO₄測定:低Mg血症や高リン血症の評価
③ カルシウムの補充
急性低Ca血症に対して、
- カルチコール20 mLを生理食塩水100mlに入れて10−20分で点滴投与
- さらに補正継続する場合はカルチコール50ml+生理食塩水500mlに入れて6時間程度で持続投与 適宜血液検査フォロー。
- 経口カルシウム(Ca製剤1–2 g/日)
- ビタミンD補充(カルシトリオール0.25–1.0 μg/日)
マグネシウムについて
- カリウム補充の際には、低マグネシウム血症の補正も重要である。低カリウム血症の約50%は低マグネシウム血症を合併するとされている(Huang CL and Kuo E, Mechanism of hypokalemia in magnesium deficiency. J Am Soc Nephrol 2007;18:2649-2652.)。これは、低マグネシウム血症がROMKチャネルを介したカリウム排泄を促進するためである。そのため、低マグネシウム血症が認められる場合は、カリウムとともにマグネシウムの補充も忘れずに行うことが重要である。
- 硫酸Mg補正液20ml(20mEq)+生理食塩水100ml点滴投与 1時間で
- *硫酸マグネシウムはリンゲル液とは、沈殿を起こしてしまうため、ヴィーンFやソルデムなどの点滴と同時投与はできない。そのため、生理食塩水や5%ブドウ糖液などへ混注して、別ルートで投与を行う必要がある。
④ 再発予防
低カルシウム血症の背景因子を探るため、薬剤歴を確認すると、ループ利尿薬を服用していた。これはCa排泄を促進するため、減量または変更を検討した。また、Ca摂取不足が疑われるため、食事指導を行った。
聴取する病歴
感覚異常(手足のしびれや異常感覚)、筋肉のけいれんや痙縮、テタニー発作などは、直ちに補正を必要とする急性低カルシウム血症の重要な症状である。これらの症状がみられた場合は、速やかに血清カルシウム値を測定し、適切な治療を行う必要がある。
低カルシウム血症の原因を特定するために、以下の点を詳しく評価する。
まず、ビタミンDの欠乏が関与していないか確認する。日光暴露の不足や栄養状態の低下、特にビタミンDの摂取不足がないかを詳細に問診する。また、慢性的な腎疾患や肝疾患がある場合、ビタミンDの活性化障害による低カルシウム血症が生じることがあるため、基礎疾患の有無にも注意を払う。
次に、副甲状腺機能低下症の可能性を考慮し、頭頸部に関する既往歴を確認する。具体的には、甲状腺手術や副甲状腺摘出術の既往、頭頸部への放射線治療歴の有無を調べる。これらの治療歴がある場合、副甲状腺の機能低下による低カルシウム血症が生じることがある。
また、自己免疫疾患との関連性を考え、副腎不全の既往歴を確認する。特に自己免疫性多腺性症候群(APS)では、副甲状腺機能低下症を合併することがあるため、患者本人や家族に自己免疫疾患の既往がないか詳しく問診することが重要である。
さらに、低カルシウム血症の家族歴を確認する。特定の遺伝性疾患(例:家族性低カルシウム血症)では、血縁者にも同様の異常がみられることがあるため、家族歴の聴取は診断の手がかりとなる。
最後に、低カルシウム血症を引き起こす薬剤の使用がないかを確認する。代表的な薬剤として、ビスホスホネート、シスプラチン、カルシニューリン阻害薬(シクロスポリン、タクロリムス)、抗てんかん薬(フェニトインなど)、PPI(プロトンポンプ阻害薬)などが挙げられる。特に長期間の使用や複数の薬剤併用により、カルシウム代謝に影響を及ぼす可能性があるため、詳細な薬剤歴の確認が不可欠である。
これらの評価を行うことで、低カルシウム血症の原因を明らかにし、適切な治療につなげることができる。
診察でポイント
低カルシウム血症では、バイタルサインの変化として低血圧や徐脈がみられることがある。そのため、血圧や心拍数を適切に測定し、循環動態の異常がないか評価することが重要である。
また、精神・神経症状にも注意を払う。不安感の増大、感情の不安定さ(感情失禁)、抑うつ症状がみられることがあり、患者の精神状態の変化を慎重に観察する。さらに、重症例では幻覚、混乱、さらには精神病症状を呈することがあるため、これらの症状を見逃さないようにする。
筋・神経症状として、テタニーの有無を評価する。特に、以下の臨床徴候が陽性であるかを確認することが重要である。
- トルソー兆候(Trousseau sign): 血圧計のカフを上腕に巻き、収縮期血圧より20 mmHg程度高い圧で3分間維持した際に、手が特徴的な痙攣(カラースパズム)を呈する。
- Chvostek兆候: 耳前部の顔面神経(第VII脳神経)を軽く叩くと、顔面筋(特に口角や眼輪筋)が収縮する反応がみられる。
低カルシウム血症の診断に必要な検査
低カルシウム血症を評価するためには、以下の検査を行う。
- 血清アルブミン(Alb): 低アルブミン血症がある場合、総カルシウム値が低下して見えるため、補正カルシウム値を算出する。
- 血清カルシウム(Ca): イオン化カルシウムも測定可能であれば評価する。
- 血清マグネシウム(Mg): 低マグネシウム血症があると副甲状腺機能が低下し、低カルシウム血症を引き起こすため、同時に測定する。
- 血清リン(P): 副甲状腺機能低下症では高リン血症を伴うことがあるため、評価する。
- 腎機能検査(クレアチニン、eGFR): 慢性腎臓病(CKD)による低カルシウム血症の可能性を評価する。
- 動脈血液ガス分析: 低カルシウム血症ではアルカローシスが関与することがあるため、血液ガスの評価も有用である。
- インタクトPTH(iPTH): 副甲状腺ホルモンの分泌状態を評価し、副甲状腺機能低下症や二次性副甲状腺機能亢進症の鑑別に用いる。
- ビタミンD:25(OH)D、1,25(OH)2Dを評価する。
- 心電図(ECG): 低カルシウム血症ではQT延長がみられることがあり、重症例では致死性不整脈のリスクがあるため、注意深く評価する。
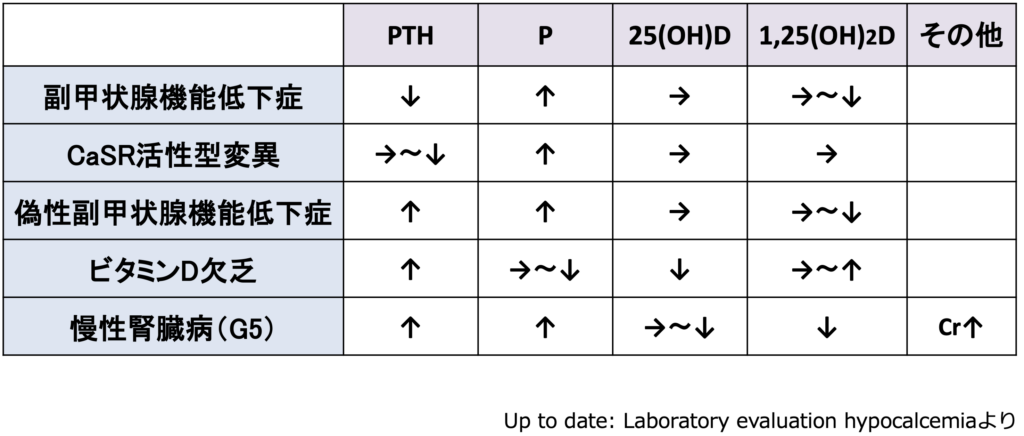
これらの検査結果を総合的に判断し、低カルシウム血症の原因を特定した上で、適切な治療を行うことが重要である。
治療マネジメント
急性期
低Mg血症が併存している場合は、補正する。症候性の低Ca血症や補正Ca<7.6mg/dLでは迅速なCa補正を行う。
症状としてはテタニー、麻痺、低血圧、痙攣、徐脈、QT延長などをきたす場合がある。
急性期の注射薬として以下のような使用法がある。
カルチコール20ml+生理食塩水100ml 20分かけて点滴投与
その後カルチコール50mlを生理食塩水500mlに入れて6時間で投与
適宜血液検査でCaをフォロー。Ca製剤はリン、HCO3含有液と混合すると沈殿するため注意を要する。点滴投与するならば、生理食塩水もしくは5%ブドウ糖液の選択が良いだろう。
慢性期
慢性期では原疾患に対する治療、ビタミンDの補充、Caの内服薬となる。
高齢者にありがちな原因としては骨粗鬆症などの薬剤に伴う低Ca血症または慢性腎臓病などだろう。そのため長期的にはビタミンD製剤を使用しているケースが多いように思う。
まとめ
低カルシウム血症は、感覚異常やけいれん、テタニーなどの急性症状を引き起こし、重症例では幻覚や精神症状を伴うことがあるため、迅速な評価と補正が必要である。
診察では、バイタルサイン(低血圧・徐脈)や精神・神経症状を確認し、トルソー兆候やChvostek兆候の有無を評価する。原因検索のため、日光暴露や栄養状態、副甲状腺疾患の既往、副腎不全の合併、家族歴、薬剤歴を詳しく調べることが重要である。
検査では、補正カルシウム、アルブミン、マグネシウム、リン、腎機能、血液ガス、インタクトPTHを測定し、低カルシウム血症の原因を特定する。また、QT延長などの心電図異常を評価し、必要に応じて迅速に治療を行う。
低カルシウム血症の適切な診断と治療により、重篤な合併症を防ぎ、患者の予後を改善することができる。
このブログを書いている人↓↓↓







コメントを残す